Artroza articulației genunchiului (gonartroza) este o boală comună în care există o distrugere treptată (degenerare) a țesutului cartilajului, urmată de implicarea structurilor înconjurătoare în procesul de degenerare. Fără ajutorul în timp util al unui medic, boala devine cauza durerii severe și a restricționării mobilității, iar în cazurile avansate duce la dizabilități.
informatii generale
Articulația genunchiului experimentează în mod regulat un stres extraordinar. Mersul, alergatul, săritul, urcarea scărilor și doar în picioare, toate au un impact asupra stării cartilajului. Procesele de distrugere și restaurare sunt în echilibru constant, dar dacă, sub influența anumitor motive, acest echilibru este perturbat, începe dezvoltarea treptată a artrozei.
Inițial, microfisurile apar în grosimea cartilajului, care contribuie la o scădere a grosimii sale în unele zone. Ca urmare, sarcina pe suprafețele de contact ale oaselor este redistribuită, ceea ce accelerează procesul patologic. Treptat, apare un întreg complex de modificări la nivelul genunchiului:
- subțierea cartilajului până la dispariția completă;
- modificări ale compoziției și reducerea cantității de lichid sinovial;
- deteriorarea oaselor din cauza fricțiunii reciproce;
- apariția proeminențelor osoase (osteofite), mai întâi de-a lungul marginilor articulației și apoi în întreaga sa zonă;
- compactarea capsulei articulare ca urmare a unui proces inflamator cronic, care duce la rigiditate articulară;
- spasm compensator al mușchilor din jur.
În cele din urmă, genunchiul se deformează semnificativ, iar mobilitatea este limitată, ceea ce duce la dizabilitatea unei persoane.
În funcție de localizarea procesului, artroza articulației genunchiului poate fi unilaterală și poate afecta genunchiul drept sau stâng sau bilateral. În acest caz, ambele picioare sunt afectate.
Motivele
Artroza apare pe fondul deteriorării sale din cauza stresului crescut, a inflamației sau a patologiilor congenitale ale aparatului articular. Lista celor mai frecvente motive include:
- leziuni la genunchi: luxații, leziuni la ligamente și meniscuri, vânătăi severe, însoțite de hemoragie în cavitatea articulară, fracturi osoase intraarticulare;
- sarcină crescută pe articulație: sporturi profesionale, ridicarea greutăților, lucrul în poziție în picioare, purtarea încălțămintei greșite, supraponderalitatea
- patologii ale țesutului conjunctiv: lupus eritematos sistemic, poliartrită reumatoidă;
- slăbiciune congenitală și dobândită a ligamentelor și a mușchilor, inclusiv a celor asociate cu activitate fizică scăzută;
- boli sau leziuni ale aparatului locomotor, însoțite de o creștere a sarcinii pe genunchi (picioare plate, artroză a articulației șoldului);
- tulburări hormonale, în special diabetul zaharat;
- tulburări metabolice, însoțite de depunerea sărurilor (gută);
- inflamație articulară (artrită), indiferent de cauză;
- operatie la genunchi;
- ereditate.
Gradele
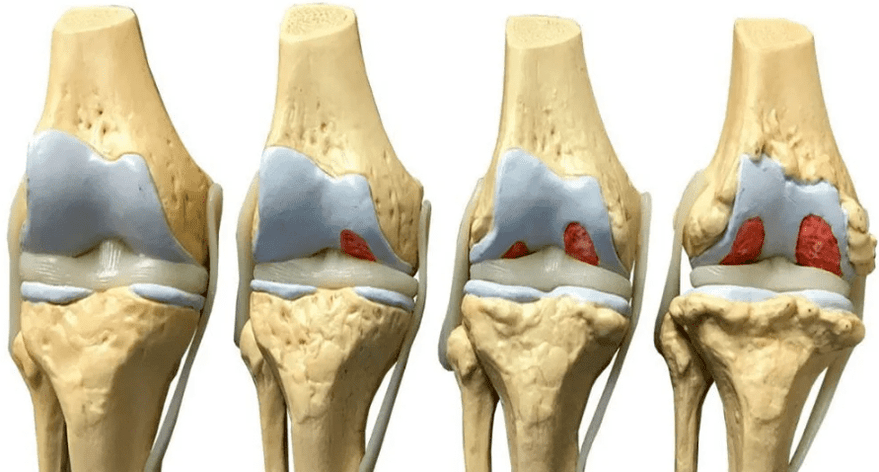
În funcție de volumul deteriorării țesuturilor, ortopedii disting 4 grade (etape) de artroză a articulației genunchiului, care determină simptomele acesteia:
- gradul 1: nu există simptome, iar abaterile minore de la normă se găsesc pe radiografie;
- gradul 2: pacientul constată dureri episodice în timpul efortului fizic, când merge pe scări, ghemuit, stând mult timp în picioare; imaginile dezvăluie o îngustare a spațiului comun, focare evidente de degenerare; manifestările inițiale ale osteofitelor sau calcificarea ligamentelor laterale ale articulației.
- gradul 3: durerea urmărește pacientul în mod constant, chiar și în repaus, mersul fără baston este imposibil; Imaginile cu raze X arată o îngustare semnificativă a spațiului articular, uneori asimetrică, din cauza deteriorării meniscurilor, semne de deformare articulară, osteofite multiple, mari, creșteri osoase;
- gradul 4: mișcările articulației sunt practic imposibile, distrugerea completă a cartilajului și deformarea semnificativă a suprafețelor articulare ale oaselor, un număr mare de osteofite sunt dezvăluite pe raze X; în cazurile severe, oasele cresc împreună.
Simptome
Simptomele artrozei genunchiului sunt tipice pentru leziunile degenerative. O persoană se confruntă cu următoarele probleme:
- durerea în stadiul inițial se manifestă sub formă de disconfort ușor după urcarea scărilor și apoi crește treptat; cu o leziune pronunțată, devine permanentă și chinuie pacientul chiar și în repaus;
- rigiditate matinală: apare deja în stadiile incipiente ale dezvoltării, la început durează doar câteva minute, apoi până la o jumătate de oră;
- criza: apare odată cu al doilea și cu alte grade de deteriorare, diferă de sunetul fiziologic prin duritate și tonalitate specială și este, de asemenea, însoțită de senzații dureroase;
- limitarea mobilității: asociată cu creșterea osteofitelor și creșterea frecării osoase; flexia și extensia genunchiului sunt dificile și adesea însoțite de durere; în ultimele etape, articulația poate fi complet blocată (anchiloză);
- deformarea genunchiului: apare ca urmare a unei modificări a formei oaselor în contact, a creșterilor osoase și a implicării mușchilor și ligamentelor în procesul patologic; când inflamația se alătură, apare umflarea țesuturilor din jurul articulației;
- șchiopătarea: pe măsură ce artrozele progresează, o persoană șchiopătează din ce în ce mai mult, în etapele ulterioare este forțat să folosească un baston sau un mers.
Diagnostic
Diagnosticul artrozei articulației genunchiului este efectuat de către un ortoped-traumatolog. Pentru a distinge o boală de patologiile cu o imagine similară, precum și pentru a determina gradul de deteriorare, ajutați:
- sondaj și colectarea anamnezei: medicul află principalele plângeri, istoricul dezvoltării bolii, află despre leziunile suferite;
- examinare: se relevă gradul de mobilitate a genunchiului, deformarea țesuturilor, în special sindromul durerii;
- diagnostice de laborator: un test general de sânge vă permite să identificați inflamația, biochimica - posibilele cauze ale problemelor;
- Metode cu raze X: raze X și CT - principala metodă de diagnostic care vă permite să detectați semne tipice de artroză: îngustarea spațiului articular, osteofite, deformări osoase;
- RMN: face posibilă vizualizarea țesuturilor moi, evaluarea stării mușchilor și ligamentelor;
- Ecografie: evaluarea stării mușchilor, tendoanelor, capsulei articulare;
- puncție articulară: vă permite să efectuați o analiză a fluidului articular, precum și să introduceți o cameră miniaturală pentru a examina cavitatea din interior (artroscopie).
Dacă este necesar, sunt numite studii suplimentare și consultări ale specialiștilor restrânși.
Tratamentul artrozei genunchiului
Toate metodele de tratare a artrozei articulației genunchiului pot fi împărțite în trei grupe:
- medicinal;
- fizioterapie;
- chirurgical.
Atunci când un pacient este diagnosticat cu o boală în stadiul 1-2, se utilizează un complex de medicamente și fizioterapie, dar dacă leziunea a devenit extinsă, prioritatea rămâne cu intervenția chirurgicală.
Tratament medicamentos
Rețeta competentă a medicamentelor vă permite să ameliorați durerea, să opriți procesul inflamator, dacă există, și să opriți sau, cel puțin, să încetiniți distrugerea țesutului cartilaginos. Pentru aceasta, sunt utilizate următoarele grupuri de fonduri:
- antiinflamator: ameliorează inflamația și amorțește articulația;
- hormonale (corticosteroizi): prescrise atunci când medicamentele antiinflamatoare sunt ineficiente;
- antispastice: ajută la scăderea spasmelor musculare și la ameliorarea stării pacientului;
- condroprotectorii stimulează procesele de regenerare a țesutului cartilajului;
- medicamente pentru îmbunătățirea microcirculației: îmbunătățirea aprovizionării cu oxigen și substanțe nutritive a articulației.
În funcție de situație, se utilizează forme comprimate, injectabile și locale, se permite administrarea intraarticulară. Doar un medic este implicat în selectarea medicamentelor, dozarea și frecvența administrării acestora. Atunci când sunt utilizate necontrolat, multe medicamente pot agrava starea articulației și pot provoca efecte secundare neplăcute.
Fizioterapie
Tehnicile de fizioterapie sunt utilizate pentru a îmbunătăți circulația sângelui în zona articulațiilor, pentru a crește mobilitatea și pentru a spori acțiunea medicamentelor. Medicul poate prescrie:
- terapia cu unde de șoc: ultrasunete cu o frecvență specială, ajută la eliminarea osteofitelor;
- magnetoterapie: expunerea la un câmp magnetic care stimulează metabolismul și procesele de regenerare;
- terapia cu laser: încălzirea profundă a țesuturilor cu un fascicul laser;
- electroterapie (miostimulare): efectul asupra mușchilor cu un curent electric slab;
- electro- sau fonoforeză: introducerea medicamentelor (condroprotectoare sau analgezice) folosind un curent electric sau ultrasunete;
- ozonoterapie: introducerea unui amestec de gaze în cavitatea articulară.
Conform indicațiilor individuale, sunt prescrise și exerciții de fizioterapie și masaj.
Interventie chirurgicala
Tratamentul chirurgical al artrozei genunchiului este prescris atunci când alte metode sunt ineficiente. Medicii efectuează mai multe opțiuni pentru operații:
- endoproteză: înlocuirea completă a unei articulații deteriorate cu o proteză;
- artrodeză: unirea oaselor pentru a elimina mobilitatea (reduce durerea și permite unei persoane să se sprijine pe picior);
- osteotomie: tăierea unuia dintre oase și poziționarea acestuia la un unghi optim pentru a reduce stresul asupra articulației.
Artrodeza și osteotomia sunt utilizate atunci când este imposibil să se efectueze endoproteze sau dacă este necesară amânarea acestei operații pentru o perioadă de timp.
Prevenirea
Pentru a vă menține sănătatea genunchilor, trebuie să respectați următoarele reguli:
- să ducă un stil de viață activ, să se angajeze în sporturi amatori, să meargă mai mult și să facă exerciții;
- evita stresul și suprasolicitarea;
- minimizați riscul de rănire;
- menține greutatea în limite normale;
- mâncați corect și într-un mod echilibrat;
- purtați pantofi ortopedici de înaltă calitate;
- evitați stresul excesiv la genunchi (ridicarea greutăților, sportul profesional, munca prelungită a picioarelor).
Aceleași reguli sunt relevante pentru cei care suferă deja de artroză, deoarece respectarea lor ajută la încetinirea dezvoltării bolii.
Dietă
Starea cartilajului depinde în mare măsură de calitatea nutriției. Cu semne de artroză, se recomandă excluderea:
- bauturi carbogazoase;
- alcool;
- alimente excesiv de grase și picante;
- conserve și produse semifabricate;
- produse cu culori artificiale, conservanți, arome.
Dieta trebuie să conțină o cantitate suficientă de proteine, acizi grași (în special omega-3), colagen (care se găsește în gelatină, agar-agar). Este necesar să construiți meniul pentru a nu permite o creștere a greutății corporale.
Consecințe și complicații
Artroza articulațiilor genunchiului se dezvoltă foarte încet, dar dacă nu este tratată, această boală devine cauza complicațiilor grave și neplăcute:
- deformare severă a articulației și a piciorului, în general (asociată cu o modificare a configurației genunchiului, precum și restructurarea cadrului muscular și a curburii oaselor);
- scurtarea membrului datorită măcinării capetelor oaselor;
- anchiloză: lipsă completă de mișcare în genunchiul afectat;
- deteriorarea altor părți ale sistemului musculo-scheletic din cauza distribuției necorespunzătoare a încărcăturii (pintenul călcâiului, artroza articulației șoldului, durere la nivelul coloanei vertebrale).
Pentru a preveni aceste probleme, este important să fiți supus unei examinări de către un ortoped în timp util și să urmați recomandările acestuia. Automedicația și entuziasmul pentru remedii populare pot agrava grav situația.
















































